All Categories
Featured
Table of Contents
Palliatieve sedatie zou door de arts gebruikt kunnen worden om euthanasie toe te passen door het lijden op te heffen met als doel het leven te verkorten - verschil palliatieve zorg en terminale zorg. Eisen die voor euthanasie gelden, kunnen dan omzeild worden. Maar dikwijls wordt deze manier om het lijden te beëindigen, vooral in die gevallen waar morfine is gebruikt, door artsen gezien als een vorm van pijnbestrijding of van palliatieve sedatie en niet als ‘slow euthanasia’ - verschil palliatieve zorg en terminale zorg.52 De nood van de arts, zoals emotionele problemen bij het toepassen van euthanasie en administratieve rompslomp, kunnen ook redenen zijn voor ongepast gebruik
53 Het komt voor dat een patiënt palliatieve sedatie vraagt om het sterven te bespoedigen en/of om het sterven niet bewust te willen meemaken, zonder dat er sprake is van een refractair symptoom. Volgens de richtlijn van de KNMG zijn dit geen redenen voor een indicatie (verschil palliatieve zorg en terminale zorg). 54 De richtlijn van de KNMG die in 2005 is uitgebracht geeft aan de hulpverleners in de zorg voor terminale patiënten meer duidelijkheid
Brandt, ‘Onderzoekers lichten de opmerkelijke euthanasie-evaluatie toe’ Medisch Contact, 62 (2007), 19, p. 807. R.v. Deijck e.a.’Terminale sedatie bij wilsbekwame patiënten: geen overwegende morele bezwaren in de medische literatuur’, Nederlands Tijdschrift voor Geneeskunde, 147 (2003) 50 p. 2481. Commissie landelijke richtlijn palliatieve sedatie, KNMG-richtlijn palliatieve sedatie, p. 15. 29 definitie en het stellen van voorwaarden.

Het is nodig dat deze richtlijn in de praktijk wordt getoetst en daarna wordt geëvalueerd. 2.6.3 Afzien van voeding en vocht Patiënten die diep gesedeerd worden krijgen geen vocht en/ of voeding meer toegediend (verschil palliatieve zorg en terminale zorg). Men gaat er van uit dat dit geen zinvolle handeling meer is. Het kan het leven kunstmatig rekken, zonder dat het nog iets toevoegt aan de kwaliteit van leven
Het niet toedienen van vocht maakt het risico groot door de kans op uitdroging. Maar levensverkortende gevolgen kunnen ook ontstaan door extra behandelingen die nodig zijn voor de sedatie en die het verzwakte lichaam in de laatste levensfase soms net niet meer kan opbrengen - verschil palliatieve zorg en terminale zorg. Het motief van de arts om via sedatie het lijden te verlichten en het leven niet te beëindigen is het meest belangrijk
Dementie Palliatieve Zorg
Dat is een grijs gebied. En daar kan palliatieve sedatie ook gebruikt worden om het levenseinde te bespoedigen. Meestal om een milde dood mogelijk te maken. Het wel of niet kunstmatig toedienen van vocht bij terminale sedatie maakt het sterven enerzijds maakbaar (verschil palliatieve zorg en terminale zorg). Zo kan men door extra vocht toe te dienen het leven soms toch wat extra rekken
Anderzijds laat het zien dat het leven toch zijn eigen verloop kent en het voor artsen vaak moeilijk is om de levensverwachting van de patiënt te voorspellen. 2.6.4 Is palliatieve sedatie een alternatief voor euthanasie? Euthanasie is een zéér serieuze zaak. verschil palliatieve zorg en terminale zorg. Aan de vraag om euthanasie liggen vaak benauwenis en benardheid ten grondslag en gebrek aan een ander perspectief
Dat betekent niet dat deze oorzaken euthanasie altijd rechtvaardigen, het betekent alleen dat euthanasie een oplossing wil zijn voor een ander lijden dan het lijden aan refractaire symptomen in de allerlaatste levensfase waar palliatieve sedatie verlichting wil brengen. Meer een lijden aan het leven. Palliatieve sedatie maakt euthanasie niet overbodig.
Euthanasie wordt uitgevoerd op uitdrukkelijk verzoek van een patiënt die niet alleen ondraaglijk maar vooral uitzichtloos lijdt. Euthanasie is niet 55 56 E. Verhagen, ‘Palliatieve sedatie’, Nederlands Tijdschrift voor Geneeskunde, 149 (2005) 9, p - verschil palliatieve zorg en terminale zorg. 459. A.v. Heijst, ‘Rhetorica van de goede dood’ in: F. de Lange en J. Jans (eds.) De dood in het geding, Kok, Kampen 2000, p
Podcast Palliatieve Zorg
30 gebonden aan de terminale fase (verschil palliatieve zorg en terminale zorg). De intentie bij euthanasie is dat de patiënt onmiddellijk overlijdt. Palliatieve sedatie is een medische behandeling waarbij sedativa stapsgewijs en proportioneel worden toegepast en die erop gericht is om de symptomen van het lijden te verlichten en daardoor het stervensproces draaglijker te maken. Palliatieve sedatie kan alleen maar toegepast worden als de patiënt lijdt aan een of meer refractaire symptomen in de laatste stervensfase
Maar het tijdstip van overlijden is niet zeker. Voor patiënten in de terminale fase kan palliatieve sedatie dus wel een alternatief zijn. Maar niet iedereen wil de allerlaatste levensfase bewust onbewust meemaken. Billings en Block laten een patiënt zeggen: “ Maar wat is het verschil? Als de dokter bereid is mij een medicatie te geven om mij in slaap te laten sukkelen om niet meer wakker te worden, waarom staat hij dan niet toe om mij sneller dood te maken? Want dat is wat ik wil - verschil palliatieve zorg en terminale zorg.” 57 Palliatieve zorg en palliatieve sedatie kunnen goede hulpmiddelen zijn in de zorg voor stervenden
SCEN –artsen (Steun en Consultatie bij Euthanasie in Nederland), zouden patiënten die geïndiceerd zouden kunnen worden voor palliatieve sedatie kunnen wijzen op deze vorm van stervenshulp. verschil palliatieve zorg en terminale zorg. 58 2.7 Informatie Om het sterven draaglijk te maken zullen sommige patiënten een voorkeur hebben voor palliatieve sedatie. Anderen zullen meer voelen voor euthanasie of hulp bij zelfdoding
Dat is de ervaring uit de palliatieve zorgverlening. Patiënten zijn veelal afhankelijk van de informatie die de arts geeft. Het is dus raadzaam dat de arts het hulpaanbod bij het sterven bespreekt met de patiënt die weet dat zijn sterven nabij is en die om hulp vraagt bij het sterven.
Hoelang Duurt Palliatieve Zorg
De patiënt kan dan op zoek gaan naar een andere arts. Algemeen wordt aangenomen dat een arts die principiële bezwaren heeft om euthanasie toe te passen geen verwijsplicht heeft. verschil palliatieve zorg en terminale zorg. In het euthanasiestandpunt van de KNMG staat beschreven dat de arts bereid moet zijn enige hulp te geven, zoals het doen van suggesties of het noemen van namen en telefoonnummers van collega artsen, maar het zelf actief benaderen van collega artsen hoort daar niet bij
Meulenberg, (eds.) Euthanasia and Palliative Care in the Low Countries, Peeters, Leuven, 2005, p. verschil palliatieve zorg en terminale zorg. 40. R.Janssens e.a. ‘Morele overwegingen bij terminale sedatie’ in: M. Verkerk, R. Hartough, (eds.) Ethiek en Palliatieve zorg, Assen, Koninklijke Van Gorcum, 2003, p. 162. 31 2.8 Conclusie De begripsverwarring rond palliatieve sedatie was groot. Eind 2005 is de nieuwe KNMG-richtlijn palliatieve sedatie uitgekomen
Het heeft zeker meer duidelijkheid geschapen. Diepe sedatie in de allerlaatste levensfase kan, in zeer bijzondere omstandigheden, als pijn en andere onbehandelbare symptomen niet meer verzacht kunnen worden, een uitkomst zijn. Het doel van palliatieve sedatie is het verlichten van het lijden zonder het leven te willen beëindigen. De behandeling kan bijdragen aan een zachte en waardige dood.
Maar het besluit om over te gaan op diepe en continue sedatie heeft wel consequenties voor de stervende en diens naasten (verschil palliatieve zorg en terminale zorg). Om de onbehandelbare symptomen toch onder controle te houden en om de patiënt het juiste comfort te geven is het soms nodig dat de patiënt buiten bewustzijn wordt gebracht
Diepe sedatie maakt daar een einde aan. Men kan zich afvragen of er nog wel sprake is van menselijk bestaan als alleen het lichaam doorleeft. Diepe sedatie gaat daarmee in tegen een essentiële opvatting van palliatieve zorg dat patiënten moeten blijven leven in een mentaal alerte staat, zodat zij afscheid kunnen nemen van hun familie of hun laatste wensen kenbaar kunnen maken.
Morfinepleisters Palliatieve Zorg
Een zorgvuldige indicatiestelling moet daaraan vooraf gaan. Vervolgens is een deskundige afweging een vereiste - verschil palliatieve zorg en terminale zorg. Palliatieve sedatie zal het best tot zijn recht komen als de behandeling gegeven wordt in een samenhang met palliatieve zorg waar ook aandacht is voor de sociale, psychologische en spirituele behoeften van de patiënt. Het sederen van patiënten die al veel medicijnen gebruiken in hun laatste levensfase vraagt extra kennis van pijnbestrijding
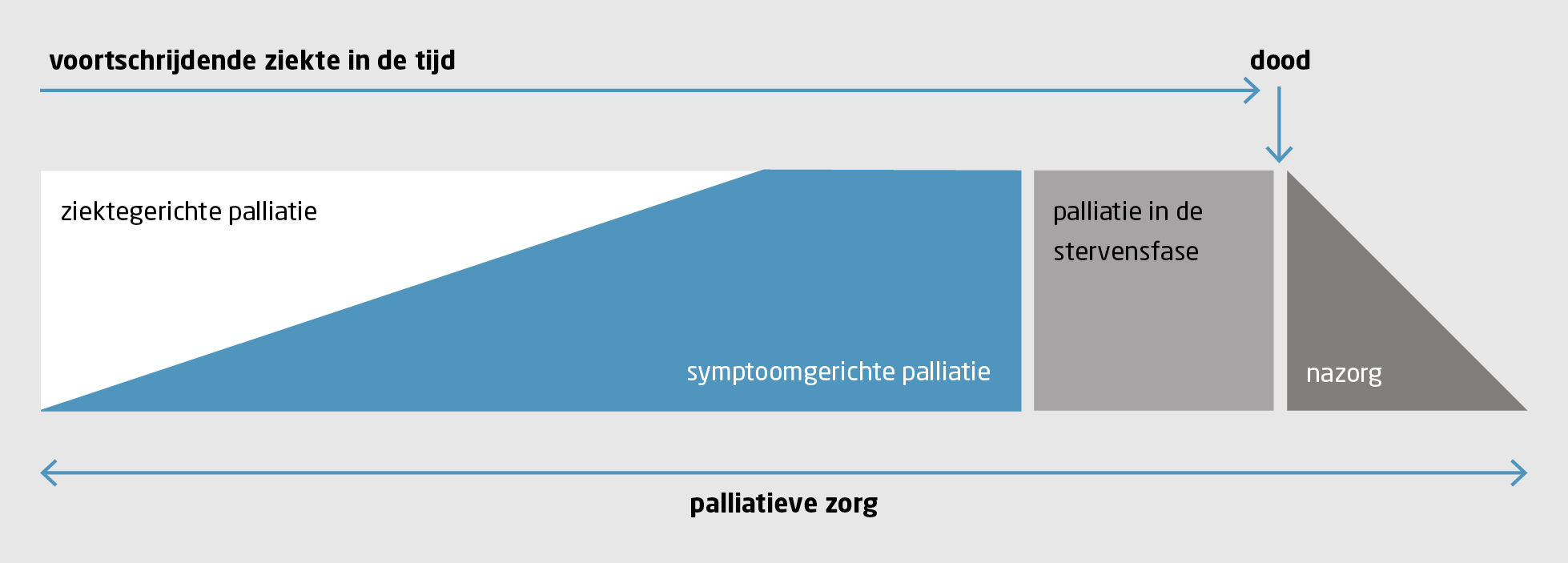
Speciaal opgeleide SCENartsen (Steun en Consultatie bij Euthanasie in Nederland) die nu met succes geconsulteerd worden bij euthanasie zouden hier, na extra bijscholing, misschien ook voor ingezet kunnen worden. Uit onderzoeken van de laatste jaren is gebleken dat palliatieve sedatie in Nederland vrij veel wordt toegepast - verschil palliatieve zorg en terminale zorg. De vele publicaties over palliatieve sedatie die er in het afgelopen jaar in Nederland zijn verschenen handelen vaak over het grijze gebied tussen palliatieve sedatie en euthanasie
61 Een grijs circuit is een potentiële bron voor misbruik en daarom moet er alles aan gedaan worden om de KNMG-richtlijn helder uit te voeren. Zaken die tot misverstand kunnen leiden moeten gemeld worden. verschil palliatieve zorg en terminale zorg. Toch geeft het grijze circuit ook ruimte aan mensen die het op het einde van hun leven plotseling erg moeilijk krijgen
Table of Contents
Latest Posts
Ciseaux Courbes Stomie
Stomie Chez Bébé
Changer Poche Stomie
More
Latest Posts
Ciseaux Courbes Stomie
Stomie Chez Bébé
Changer Poche Stomie